| POINT
Dí…TAPE
A la fin de líannťe 2006, 2100 femmes excisťes ont ťtť opťrťes selon
la technique du double lambeau cutanť, selon une technique reproductible
depuis huit ans et publiťe en 2004 et en 2006. Líexpťrience a dťbutť
il y a 25 ans, au retour de missions díťvaluation en Afrique sub-saharienne
pour le compte de líorganisation mondiale de la santť.
On estime ŗ 135 millions le nombre de femmes qui ont ťtť victimes díune
mutilation sexuelle rituelle.
Bien quíinterdite par un nombre croissant de pays, cette pratique perdure,
source de sťquelles psychologiques, anatomiques et fonctionnelles.
Autant les complications urologiques, gynťcologiques ou obstťtricales
de líexcision ont ťtť ťtudiťes et peuvent faire líobjet díune prise
en charge chirurgicale maintenant bien dťcrite, autant la perte de la
fonction clitoridienne a ťtť jusque-lŗ peu investie.
Nous avons mis au point une technique de rťparation chirurgicale du
clitoris, rťparation pour laquelle nous rencontrons une demande croissante.
De plus en plus de chirurgiens vont devoir síimpliquer dans cette prise
en charge et il nous paraÓt indispensable de prťsenter les rťsultats
obtenus, tant anatomiques que fonctionnels.
Une sťrie de 453 cas complŤtement ťvaluťs avec un recul de plus de six
mois a fait líobjet díune publication rťcente avec Christine Louis Sylvestre.
Toutes les patientes opťrťes entre 1992 et 2005 ont ťtť incluses dans
cette ťtude prospective. Elles avaient toutes eu des mutilations de
type II (excision du capuchon
et du gland avec une partie plus ou moins grande des petites lŤvres)
ou III (infibulation : excision díune partie plus ou moins grande des
organes gťnitaux externes avec suture plus ou moins ťtendue des deux
cŰtťs entre eux) de la classification de líOMS.
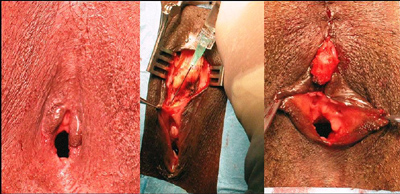
Lors de la consultation prťopťratoire, líintervention a ťtť expliquťe
avec des photographies du rťsultat final.
La gÍne fonctionnelle prťopťratoire a ťtť ťvaluťe selon deux axes :
douleur dans la rťgion clitoridienne et retentissement de la mutilation
sur le plaisir pendant líacte sexuel.
…valuation prťopťratoire du retentissement de la mutilation chez 453
patientes
Douleur
Pas de douleur 220 (49 %)
GÍne lťgŤre pendant RS 97 (21 %)
Douleur modťrťe pendant RS 78 (17 %)
Douleur forte ŗ intolťrable pendant RS 38 (8 %)
Douleur en dehors des RS 17 (4 %)
Plaisir clitoridien
Jamais 173 (38 %)
Sensation discrŤte 94 (21 %)
Plaisant sans orgasme 171 (38 %)
Orgasme restreint par la mutilation 8 (2 %)
Orgasme sans restriction 2
Les douleurs sont de deux types : douleurs observťes lors de toute mobilisation
(ŗ la marche par exemple), liťes ŗ la fixitť du moignon clitoridien,
et douleurs pendant les rapports.
Celles-ci sont liťes díune part au contact sur la zone cicatricielle
et díautre part ŗ la mise sous tension de la rťgion lors de certaines
positions (comme la position du missionnaire avec cuisses en hyper flexion).
En ce qui concerne le retentissement sur le plaisir, nous avons distinguť
les patientes qui avaient des sensations clitoridiennes discrŤtes, celles
qui ressentaient des sensations plaisantes sans orgasme, celles qui
bien quíobtenant un orgasme le pensaient infťrieur ŗ ce quíil aurait
pu Ítre, et celles qui pensaient avoir un orgasme clitoridien normal.
TECHNIQUE
Nous avons dťjŗ dťcrit líintervention lors díun article
prťliminaire :
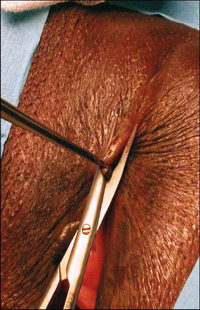
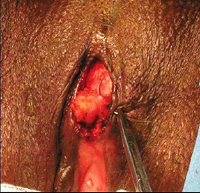
BriŤvement, la peau couvrant le moignon clitoridien est
rťsťquťe, le moignon est saisi, puis le ligament suspenseur du
clitoris est progressivement sectionnť de maniŤre ŗ ce que
líextrťmitť du clitoris soit largement mobilisable. (Images 1,
2,3) Cela sťpare le moignon de
son adhťrence pubienne, le ramenant en bas et en avant.
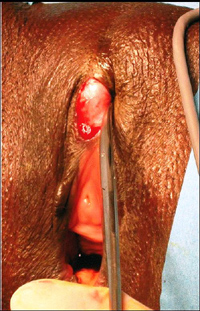
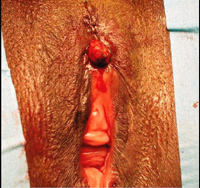
Líextrťmitť est progressivement libťrťe du tissu cicatriciel en
rťsťquant les couches sclťreuses jusquíŗ mettre ŗ nu le tissu
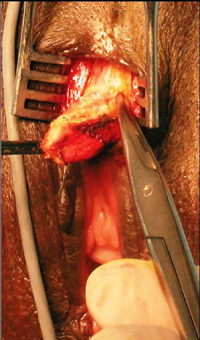
sain. (Image 4) Le nťo gland ainsi dťgagť est fixť en position
physiologique par un hťmi
surjet infťrieur prenant largement la sclťrose et la souspeau de
líextrťmitť infťrieure de líincision cutanťe initiale.
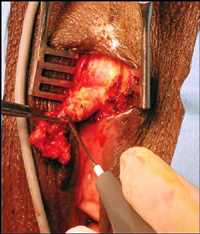
(Image 5) Un surjet prenant le pťrioste et interposant les deux
muscles bulbo caverneux au-dessus du gland prťvient sa
rťascension. La partie supťrieure de líincision cutanťe est
ensuite suturťe en deux plans. (Image 6) Les patientes ont ťtť
revues ŗ j15, j45, puis quatre ŗ six mois aprŤs líintervention
et, pour certaines seulement, encore plus ŗ distance. Le
rťsultat anatomique postopťratoire a ťtť jugť par le chirurgien
ŗ líaide díune ťchelle allant de 0 ŗ 5, chaque note
correspondant ŗ une description anatomique.
R…SULTATS
…valuation des 453 patientes, six mois aprŤs líintervention
Anatomie
du nťo clitoris
Pas ou peu de changement 3
Palpable mais non visible 50 (11 %)
Saillie clitoridienne visible 135 (30 %)
Gland exposť sans capuchon 168 (37 %)
Proche de la normale 97 (21 %)
Le rťsultat fonctionnel a ťtť ťvaluť par líinterrogatoire en six catťgories.
Douleur, pas de plaisir 1
GÍne lťgŤre 13 (3 %)
Petite amťlioration, pas de douleur 84 (19 %)
Rťelle amťlioration sans orgasme 146 (32 %)
Orgasme clitoridien parfois 130 (29 %)
Orgasme clitoridien parfois 130 (29 %)
Sexualitť clitoridienne normale 65 (14 %)
Une couverture cutanťe excessive survenant progressivement ŗ distance
est dťplorťe par 7 % des patientes alors que líaspect postopťratoire
initial les satisfaisait.
Cela a concernť surtout des patientes obŤses et semble favorisť par
un excŤs díactivitť physique prťcoce.
Lí‚ge moyen au moment de líexcision ťtait de 5,4 Ī 4,15 ans (extrÍmes
trois mois ŗ 20 ans). Lí‚ge moyen au moment de líintervention rťparatrice
ťtait de 29,65 Ī 7,6 ans (extrÍmes 18 ŗ 63 ans Dans tous les cas, líhospitalisation
a ťtť de 24 heures. Líintervention a toujours durť moins de 45 minutes,
et toutes les patientes sont sorties le lendemain de líintervention.
Les complications prťcoces (dix premiers jours) comportent 21 hťmatomes,
32 l‚chages de suture, 49 pertes sales ou purulentes, 5 cas fortement
douloureux. Les l‚chages de suture requiŤrent uniquement des soins locaux
lorsque seule la peau est concernťe. Sur les huit cas repris, six líont
ťtť dans un hŰpital proche du domicile, oý la patiente avait consultť
en urgence et oý le chirurgien níťtait pas familier de ce type díintervention
et de ses suites. En ce qui nous concerne nous níavons effectuť que
deux reprises qui ont consistť ŗ rapprocher les muscles bulbo caverneux
dont líadossement avait l‚chť, provoquant une rťascension du clitoris.
Deux des huit reprises ont nťcessitť une hospitalisation, les autres
ont pu Ítre rťalisťes en ambulatoire sous anesthťsie locale. Dans aucun
cas le rťsultat esthťtique final nía ťtť altťrť.
|
Les hťmatomes se rťsorbent spontanťment le plus souvent, et nťcessitent
une ťvacuation chirurgicale dans moins de la moitiť des cas. Seuls deux
cas ont nťcessitť un rťel geste díhťmostase, les autres ont simplement
ťtť ťvacuťs, sans drainage. Certaines patientes signalent des pertes sales
qui nťcessitent des soins locaux. Une antibiothťrapie est prescrite uniquement
en prťsence de signes gťnťraux (fťbricule dans 60 % des cas). Nous níavons
relevť aucune complication tardive hormis, dans quatre cas, des cicatrices
sensibles ŗ quatre mois. Ce symptŰme disparaÓt dans tous les cas ŗ un
an.
DISCUSSION
Notre expťrience sur 453 patientes maintenant complŤtement
ťvaluťes avec un recul díau moins six mois, montre que la
rťparation du clitoris telle que nous líavons mise au point est
une technique facile, pratiquement sans complication, et donnant
díexcellents rťsultats. Les
complications sont mineures (hťmatome, l‚chage de suture, fiŤvre
modťrťe) et nťcessitent rarement une rťhospitalisation et encore
moins souvent une reprise chirurgicale. De maniŤre
surprenante il y a trŤs peu de douleurs prolongťes
postopťratoires (quatre cas sur
453) alors que nous nous enquťrions systťmatiquement et
spťcifiquement en postopťratoire de Líexistence de cette
complication tardive. Cela est peut-Ítre dŻ ŗ la
bťnignitť relative de cette douleur par rapport ŗ celle
ressentie pendant líexcision ou ŗ celle sťquellaire de la
mutilation. Avant toute analyse des rťsultats, il est important
de rappeler quelles sont les motivations de ces femmes. Lors
díune prťcťdente ťtude (nous avions
montrť que les raisons pour lesquelles elles souhaitaient
líintervention ťtaient principalement la recherche de líidentitť
fťminine rattachťe au clitoris (100 % des
patientes ťvoquaient ce motif et estimaient avoir perdu cette
identitť), ainsi que les dysfonctionnements sexuels (signalťs
par 90 % díentre elles). La douleur pendant les
rapports, voire en dehors, ťtait un motif moins ťvoquť, prťsente
cependant ŗ líinterrogatoire chez environ la moitiť díentre
elles. Les rťsultats anatomiques sont trŤs
satisfaisants avec une restauration du massif clitoridien (au
minimum de son volume) dans 87 % des cas. Il y a ŗ cela deux
raisons : Tout díabord, bien que nous leur ayons
systťmatiquement montrť des photographies de vulve non mutilťe,
elles ont nťcessairement une idťe moins prťcise que le
chirurgien du vaste ťventail des diffťrents
aspects normaux du clitoris et de son capuchon.
Par ailleurs, nous nous sommes rapidement aperÁus au dťbut de
notre expťrience que ce que ces femmes recherchaient níťtait pas
tant un aspect normal, quíun clitoris proťminent et trŤs
visible. ņ ce titre, il faut signaler que les phťnomŤnes de
cicatrisation et díťpithťlialisation spontanťe durant les
premiŤres semaines tendent ŗ enfouir le nťo gland clitoridien.
Il faut en tenir compte lors de líintervention de maniŤre ŗ ne
pas obtenir
ŗ distance un rťsultat trop discret qui, bien quíanatomiquement
satisfaisant pour le chirurgien, pourrait Ítre dťcevant pour la
patiente (7% des cas). Si le fait de laisser
en fin díintervention un nťo gland trŤs exposť ne suffit pas ŗ
prťvenir cette ťvolution, il faut, dŤs le dťbut du phťnomŤne de
cicatrisation excessive, appliquer des
dermocorticoÔdes pendant quelques jours. En ce qui concerne les
rťsultats fonctionnels, on sait depuis les ťtudes sur les
clitoridoplasties des ambiguÔtťs sexuelles ou sur la chirurgie
du transsexualisme que la sensibilitť clitoridienne est
rťcupťrťe dans les six semaines pour
peu que líon respecte le pťdicule vasculo-nerveux sagittal
dorsal. Cíest la raison pour laquelle nous recommandons, lors de
la section du ligament suspenseur, de rester
toujours trŤs prŤs de líos et donc ŗ distance de ce pťdicule. La
rťsection du tissu cicatriciel sclťreux, qui permet díexposer un
tissu sain, est aussi un ťlťment fondamental
de la restauration de la sensibilitť clitoridienne.
Chaque fois que líanalyse histologique des tissus rťsťquťs a ťtť
demandťe, líanatomopathologiste a pu constater que le tissu
clitoridien sain situť au contact de
la partie sclťreuse du moignon (partie que nous rťsťquons)
contenait des neurones sains, susceptibles de restaurer la
sensibilitť du nťo gland. Moyennant ces deux prťcautions
(section du ligament ŗ distance du clitoris et rťsection de la
sclťrose), nous avons pu constater ŗ líinterrogatoire une
restauration de la sensibilitť en quelques semaines. Nous avons
pu remarquer dans notre population líattachement ŗ líidťe de
restauration de líorgane perdu, cet organe ťtant lui-mÍme liť au
sentiment díidentitť fťminine. Il síagit de la motivation la
plus ťvoquťe chez les femmes les plus ‚gťes de notre sťrie
(jusquíŗ 63 ans). Cela souligne bien la dimension psychologique
de líintervention, en dehors mÍme de
toute rťcupťration de la fonction clitoridienne. Le
retentissement psychologique de la mutilation peut en effet Ítre
majeur.
EVOLUTIONS R…CENTES
Depuis deux ans, nous avons systťmatisť et appliquť une
stratťgie de prise en charge et de reconstruction - De toutes
les mutilations associťes - Des complications post-excision
Cíest ainsi que la chirurgie reconstructrice des petites lŤvres
est systťmatiquement effectuťe dans le mÍme temps, il síagit -
Díune dťsinfibulation vraie dans prŤs de 20% des cas - Díune
reconstruction de líamarrage labial supťrieur dans 30% des cas
Ces cas sont trŤs frťquents et font líobjet díune forte demande.
Dans les cas graves, il y a disparitions pure et simple des
nymphes. Une mťthode de reconstruction díun volume plastique sur
injection díacide hyaluronique est en cours díexpťrimentation
depuis 18 mois et semble trŤs prometteur. (Image 7 )
Sont bien sŻr effectuťes dans le temps prťalable ŗ la
reconstruction clitoridienne, le traitement des complications de
líťtage antťrieur :
- Ablation des kystes skŤniques
- Traitement des formes pseudo-tumorales
- Cicatrices chťloÔdes
- AbcŤs et corps ťtrangers
Enfin, le pťrinťe postťrieur est trŤs souvent atteint et il faut
- Reconstruire les fourchettes ťclatťes
- Traiter les bťances vulvaires.
- Reprendre des cicatrices douloureuses
Sur le plan de líamťlioration du pronostic fonctionnel, nous
avons dťbutť un protocole díťvaluation de la sexualitť prť et
postopťratoire utilisant le questionnaire FSFI.
La surcharge mťthodologique est considťrable, mais cíest la
seule voie menant ŗ une relecture crťdible et ŗ la progression
de la technique.
En conclusion, cette technique simple donne de bons rťsultats et
rťpond ŗ une demande fondamentale de ces femmes mutilťes. Il
faut insister sur la nťcessitť díapporter
une information trŤs prťcise concernant le rťsultat esthťtique
qui va Ítre obtenu et le dťlai nťcessaire ŗ la rťcupťration
fonctionnelle.
|